Rakovina prostaty
Co je to rakovina prostaty?
Je to maligní růst prostaty (prostaty). Nejběžnějším místem původu jsou buňky sliznice (epitel), které lemují potrubí. Celkově je rakovina prostaty nejčastějším nádorem a druhou nejčastější příčinou úmrtí na rakovinu u mužů. Pravděpodobnost rozvoje rakoviny prostaty se s věkem zvyšuje. Výskyt před dosažením 40 let je vzácný.

Rakovina prostaty (rakovina prostaty, PCa)
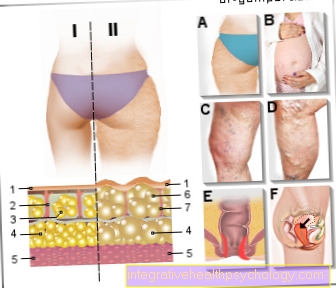
Rakovina prostaty
(Maligní nádorové onemocnění)
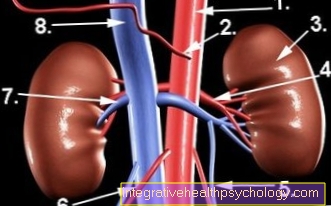
- Prostata - prostata
- Peritoneální dutiny -
Cavitas peritonealis - Ureter - Močovod
- Močový měchýř - Vesica urinaria
- Mužská močová trubice -
Urethra masculina - Mužský člen - penis
- Varlata - Testis
- Rectum - Konečník
- Cystická žláza (semenný váček) -
Glandula vesiculosa - Nodulární nádorová tkáň
- Zhoubný nádor
- Moč (moč) - Urina
- Žlázová tkáň prostaty
Přehled všech obrázků Dr-Gumpert naleznete na: lékařské ilustrace
Jaké formy rozlišujete?
Je třeba rozlišovat mezi těmito formami:
- Klinicky manifestní karcinom prostaty: Zde lze diagnostikovat nádor s možností klinického vyšetření, zejména s rektální palpací.
- Náhodná rakovina prostaty: Náhodně se vyskytuje ve vzorku tkáně, který byl odebrán během léčby benigního zvětšení prostaty (benigní hyperplazie prostaty; BPH).
- Latentní rakovina prostaty: Více než 40% lidí nad 50 a 60% lidí nad 80 let trpí rakovinou prostaty, ale umírají na jiné stavy, aniž by jim prostata způsobovala jakékoli problémy.
- Okultní rakovina prostaty: Nejsou žádné abnormální nálezy. Nádor je patrný pouze prostřednictvím dceřiných nádorů (metastáz).
Příznaky
Jak je uvedeno výše, symptomy v raných stádiích jsou velmi vzácné. Důvod je v umístění nádoru. Většina karcinomů vzniká v tzv. Periferní zóně prostaty, která je relativně daleko od močové trubice. Naopak benigní zvětšení prostaty je obvykle v bezprostřední blízkosti močové trubice. Příznaky, jako je retence moči, se proto objevují v případě benigního zvětšení prostaty na začátku, u rakoviny prostaty však více v konečné fázi.
Karcinom je obvykle diagnostikován jako součást preventivního lékařského vyšetření nebo jako náhodné zjištění během histologického vyšetření, např. detekováno v důsledku benigního zvětšení prostaty.
V pozdní fázi se mohou objevit následující příznaky:
- Inkontinence (= neschopnost zadržet moč nebo stolici) kvůli zasažení oběhového svalu močové trubice a zúžení konečníku
- Retence moči díky zvětšení objemu prostaty, které zužuje močovou trubici.
- Ledvinové stázové ledviny jako komplikace retence moči (ledvinová pánev se rozšiřuje a nakonec dojde k selhání ledvin)
- Erektilní dysfunkce (= neschopnost dosáhnout erekce) v důsledku postižení krevních cév, které jsou pro to nezbytné
- Bolesti v kostech (často podobné lumboischialgii) jako indikace sekundárních nádorů (metastázy), např. v bederní páteři
- Obecné příznaky nádorového onemocnění: nežádoucí hubnutí, noční pocení, horečka
Další informace o příznacích rakoviny prostaty.
Jaký je typický věk pro rakovinu prostaty?
Zvyšující se věk je rizikovým faktorem pro rakovinu prostaty, proto se pravděpodobnost onemocnění zvyšuje s rostoucím věkem. Střední věk nástupu rakoviny prostaty je 70 let.
U většiny mužů se v průběhu života vyvine rakovina prostaty, ale nemoc se často nestane symptomatickou a postižené umírají na jiné příčiny. Rakovina prostaty je pak diagnostikována pouze retrospektivně. Například ve věkové skupině nad 80 let je výskyt rakoviny prostaty kolem 60%.
Roční kontrola se však doporučuje od 45 let a je hrazena ze zákonného zdravotního pojištění.
Jaký je proces?
O průběhu rakoviny prostaty nelze učinit obecné prohlášení, protože je to velmi individuální.
Kromě počátečního stadia závisí kurz primárně na terapii a celkovém stavu pacienta.
Mezi rakovinami vedoucími k úmrtí u mužů byla rakovina prostaty v roce 2014 druhá s 11,4% po rakovině plic (24,4%), a neměla by proto být podceňována. Jde však o relativně pomalu rostoucí nádor a díky preventivním lékařským vyšetřením je v raných stádiích detekováno stále více karcinomů.
Jak léčíte rakovinu prostaty?
Existuje několik způsobů léčby rakoviny prostaty. K rozhodnutí vedou tři faktory:
- Nádorová fáze
- Stáří
- Celkový stav
Specifickými léčebnými opatřeními pro lokálně omezené nádory bez metastáz jsou chirurgické odstranění prostaty (radikální prostatovezikulektomie) a / nebo záření (radioterapie).
Hormonální léčba může doplnit záření nebo může být použita samostatně pro nádory, které již metastázovaly.
Pokud jsou přítomny vzdálené metastázy, může být také zahájena hormonální terapie nebo kombinovaná hormonální chemoterapie.
Kromě těchto metod máte vždy možnost jednat se sebou a čekat. Vzhledem k tomu, že karcinom prostaty je relativně pomalu rostoucí nádor, lze nejprve pozorovat nízkorizikový nález s vyčkáním a vidět („aktivní dohled“). Není tedy třeba provádět okamžitou léčbu, která vylučuje vedlejší účinky možností léčby. Existuje však riziko, že terapie nebude zahájena včas.
Dalším konceptem je řízené čekání („ostražité čekání“). Používá se hlavně u starších pacientů, u nichž karcinom nevede k významnému snížení střední délky života (délka nádoru nezávislá délka života <10 let). Používá se také v paliativní medicíně, když je léčba nemožná.
Přečtěte si více o
- Léčba rakoviny prostaty
- Terapie rakoviny prostaty
OP
Chirurgické odstranění prostaty (radikální prostatektomie) je, kromě ozařování, optimální postup pro nemetastatické nádory.
Kromě prostaty se odstraní sousední semenné váčky a pánevní lymfatické uzliny a vas se oddělí. Pacient si proto musí být vědom, že po této operaci bude sterilní.
Operační sál navíc nese rizika.
Především je zde stresová inkontinence, tj. Nedobrovolná ztráta moči během cvičení. Příčinou jsou poškozené svaly pánevního dna. Stupeň závažnosti se určuje na základě intenzity cvičení. Poprvé po zákroku je inkontinence normální a obvykle přímočará. Pokud však přetrvává, musíte léčit léky, chirurgický zákrok nebo konzervativní tréninkem pánevního dna.
Erektilní dysfunkce (= neschopnost dosáhnout erekce) se vyskytuje v 50-70% případů. Z důvodů, které dosud nejsou zcela pochopeny, mohou vést k tomu změny v anatomii malé pánve způsobené chirurgickým zákrokem nebo ozářením. Předpokládá se, že erektilní dysfunkce je výsledkem ovlivnění neurovaskulárních svazků, které zásobují prostatu.
Ozáření
Ozařování je ekvivalentní OP jako optimální terapie.
Pacient je obvykle ozářen denně po dobu několika týdnů ambulantně. Procedura trvá jen několik minut a je bezbolestná. Pak může pacient jít domů.
Rozlišuje se mezi perkutánním zářením (z vnějšku) a tzv. Brachyterapií (zevnitř).
Díky nejnovějším technologiím je ozařování prováděno selektivně s úmyslem zničit co nejméně okolní tkáně. Tomu však nelze úplně zabránit.
Vedlejšími účinky proto mohou být popáleniny, zarudnutí a zánět kůže. Inkontinence, impotence a průjem mohou být v dlouhodobém horizontu důsledkem poškození okolních struktur.
Získejte více podrobností o výhodách a nevýhodách a přesném postupu ozařování pro rakovinu prostaty.
chemoterapie
Chemoterapie je indikována především v pokročilém stádiu onemocnění, kdy se nádor již rozšířil do dalších orgánů. S místním chirurgickým zákrokem nebo ozářením není toho mnoho.
Pacient si však musí být vědom toho, že chemoterapie slouží pouze k prodloužení délky života, nemůže pacienta vyléčit. Navíc tato terapie představuje pro tělo obrovskou zátěž, a proto není vhodná pro každého pacienta.
Chemoterapie se provádí v několika cyklech. Infuze potrvá asi hodinu, poté může pacient jít domů.
Cílem chemoterapie je zničit rychle se dělící buňky, které zahrnují nádorové buňky. Další rychle se dělící buňky jsou např. buňky výstelky zažívacího traktu, vlasové kořenové buňky a buňky tvořící krev v kostní dřeni. To může vést k zvracení, nevolnosti, vypadávání vlasů, náchylnosti k infekci nebo anémii. Pacient je proto pečlivě monitorován a léčen
Hormonální terapie
Při hormonální terapii je využívána závislost na rakovině prostaty na testosteronu. Androgeny jsou mužské pohlavní hormony, které se produkují hlavně ve varlatech a jedním z nich je testosteron. Kromě jiného způsobují růst a množení buněk rakoviny prostaty.
Hormonální terapie může být v zásadě použita jak léčebná (pro hojení), tak paliativní (léčení již není možné). Léčebný přístup však funguje pouze v kombinaci s jinými terapiemi, jako je záření. Hormonální terapie sama o sobě nemůže vyléčit, protože nádor se po určité době stává rezistentním k lékům a navzdory nízkým hladinám testosteronu stále roste.
Existují různé látky, které jsou buď injikovány do svalu nebo pod kůži jako depotní stříkačka, nebo podávané ve formě tablet. Přes různé mechanismy působení mají všechny tyto látky společné to, že ruší androgenní účinek. Jeden proto mluví o chemické kastraci.
Vedlejší účinky hormonální terapie lze shrnout pod syndrom abstinenčních příznaků.Patří mezi ně ztráta libida, zhroucení svalů, zvětšení mléčné žlázy (gynekomastie), osteoporóza, erektilní dysfunkce nebo návaly horka.
Zjistěte více o procesu, výhodách a nevýhodách hormonální terapie.
Imunoterapie
Imunoterapie rakoviny prostaty je předmětem současných studií. Dosavadní stav techniky Použití imunoterapie je známo především z léčení rakoviny plic nebo kůže.
Imunoterapie rakoviny pomáhá imunitnímu systému rozpoznávat a ničit rakovinné buňky. Imunitní systém je schopen nejen bojovat s cizími patogeny, jako jsou bakterie nebo viry, ale také eliminovat vlastní degenerované buňky těla. To je však extrémně obtížné v případě rakovinných buněk, protože vyvinuly různé maskovací mechanismy, kterými mohou oklamat imunitní systém. V tomto okamžiku je imunoterapie dobrou podporou.
Vzhledem k přehnané reakci imunitního systému je třeba očekávat vedlejší účinky, jako je chronický nebo akutní zánět střeva s průjmem, zvracením, úbytkem hmotnosti nebo únavou, zánětem kůže a zánětem jater.
Jaké jsou šance na zotavení?
Šance na zotavení se liší v závislosti na stadiu nádoru. Obecně, pokud jde o rakovinu, čím dříve je nádor objeven, tím lepší je šance na uzdravení.
Pokud se nádor protrhl svým původním orgánem a metastázoval do jiných orgánů, léčení je téměř nemožné. Přesto je obtížné učinit prohlášení o zbývající délce života. K udržení rakoviny pod kontrolou se používají různé terapie.
Zejména u rakoviny prostaty je třeba zdůraznit, že se jedná o pomalu rostoucí nádor, který díky pravidelným každoročním preventivním vyšetřením může být často objeven brzy a poté zcela vyléčen.
Je proto nezbytné účastnit se preventivní lékařské prohlídky.
Zjistěte více o šancích na vyléčení rakoviny prostaty.
Jaká je délka života s rakovinou prostaty?
Očekávaná délka života samozřejmě do jisté míry koreluje s šance na zotavení.
Nádor, který je rozpoznán brzy a dosud nebyl metastázován, a tedy pravděpodobně může být vyléčen, v mnoha případech neznamená snížení střední délky života.
Čím pokročilejší je stadium nádoru, tím horší je šance na zotavení a tím také střední délka života.
Další důležité faktory, které ovlivňují délku života, jsou:
- Věk (s vyšším věkem je tělo méně odolné)
- Celkový stav (ostatní nemoci, nutriční stav, psychika)
- Životní styl (malá pohybová aktivita, jednostranná nízko-rostlinná strava, zneužívání alkoholu atd.)
Přestože rakovina prostaty je nejčastější rakovinou u mužů a je druhou hlavní příčinou úmrtí na rakovinu, jedná se o poměrně pomalu rostoucí nádor s relativně dobrou prognózou. V některých případech muži zůstanou bez povšimnutí a zemřou jen o několik let později z jiných příčin.
Pohled na údaje z roku 2014 z Centra pro evidenci rakoviny z Institutu Roberta Kocha potvrzuje relativně dobrou prognózu pro rakovinu prostaty. Uvádí se relativní pětileté přežití 91% a relativní desetileté přežití 90% všech pacientů s rakovinou prostaty. Pro srovnání, pouze polovina všech pacientů s rakovinou úst a krku přežije 5 let a pouze mírně více než třetina přežije 10 let.
Získejte více informací o délce života rakoviny prostaty.
Jak vypadá terminální rakovina prostaty?
Zatímco rakovina prostaty často nezpůsobuje žádné příznaky v raných stádiích, konečné stádium se může projevit prostřednictvím výrazných symptomů. To je na jedné straně způsobeno velikostí nádoru a metastázami v jiných orgánech.
Nádor často způsobuje problémy s močením, protože tlačí na močovou trubici. To vede k oslabenému nebo přerušenému proudu moči, sníženému množství moči, obtížnému močení a zvýšenému nutkání k močení, zejména v noci. Močení může být také bolestivé.
Erektilní dysfunkce může být také známkou pokročilého nádoru. Patří mezi ně erektilní dysfunkce, erektilní bolest a snížená ejakulace.
Nakonec jsou příznaky bolesti zvláště výrazné v konečném stádiu. Zejména metastázy, které se rozšířily do kostí, způsobují silnou bolest zad, poruchy pohybu atd.
Bez ohledu na rakovinu je tělo v konečném stádiu oslabeno. U pacienta dochází k úbytku hmotnosti, horečce a nočním potům. Nejdůležitějším úkolem zdravotnického pracovníka je co nejpohodlnější odpočinek pacienta. Správná terapie bolesti je prvořadá. Kromě léků, fyzioterapie a ergoterapie mohou také pomoci metody akupunktury nebo stimulace nervů.
Přečtěte si více o tom, jak se projevuje rakovina prostaty v konečném stadiu.
Jaké jsou příčiny rakoviny prostaty?
Přesný původ je stále nejasný.
Zdá se však, že rakovina prostaty vyžaduje stimulaci mužskými pohlavními hormony (androgeny). To lze vidět na skutečnosti, že potlačení těchto hormonů vede ke zmenšení prostaty a přibližně v 80% případů také ke zmenšení velikosti nádoru.
Kromě toho existuje podezření, že genetické příčiny a vlivy na životní prostředí, jako je strava, cvičení atd., Přispívají k rozvoji rakoviny prostaty.
Je rakovina prostaty dědičná?
Rakovina prostaty není dědičným onemocněním v klasickém smyslu, ale nejnovější zjištění ukazují, že muži, u kterých se vyvinula rakovina prostaty u blízkých příbuzných, mají zvýšené riziko vzniku samotné choroby.
Pokud je otec postižen rakovinou prostaty, riziko se zdvojnásobí, u bratra s rakovinou prostaty je až třikrát vyšší než u mužů bez dědičné predispozice.
Každý ...
- více členů rodiny je nemocných,
- a mladší byli v diagnóze
- růst nádoru byl agresivnější,
čím vyšší je riziko rozvoje rakoviny prostaty u příbuzných mužů.
Muži, kteří mají u svých blízkých příbuzných rakovinu prostaty, by proto měli podstoupit screeningové vyšetření od 40 let.
Včasná detekce rakoviny prostaty
Rakovina prostaty bohužel zřídka způsobuje symptomy v raných stádiích, protože se vyskytuje na vnější straně žlázy (tj. Daleko od močové trubice) a problémy s močením nastávají pouze tehdy, když je nádor již velmi velký. Protože rakovinu prostaty lze zcela vyléčit pouze v rané fázi, je účast na opatřeních pro včasnou detekci („screening“) nesmírně důležitá. Patří sem následující postupy:
- Digitální rektální vyšetření: Doktor se cítí s prstem přes řiť pro typické abnormality prostaty. Obvykle je konzistence palce stejná (elastická). Hrubý, tvrdý uzel by byl podezřelý.
- Transrektální sonografie: Je to ultrazvukové vyšetření prostaty, aby se vyhodnotila tkáň prostaty. Ultrazvuková sonda je vložena do střeva pomocí řiti. Úzká blízkost k prostatě vede k lepší kvalitě obrazu než při vyšetření břišní kůže.
-
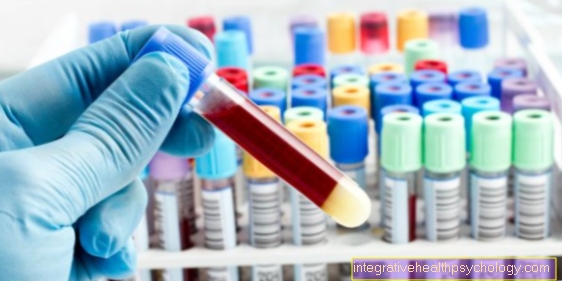
Stanovení prostatického specifického antigenu (PSA) v krvi. PSA je protein, který lze detekovat v krvi a je produkován žlázovými buňkami prostaty. Zvýšení může znamenat rakovinu prostaty. Existují však i jiné příčiny zvýšení hladin PSA.
Roční prohlídka se doporučuje u mužů starších 45 let a náklady hradí zdravotní pojišťovna. V tomto případě však lékař nejprve vede rozhovor s pacientem a poté provede digitální rektální vyšetření.
Pokud pacient provádí podezřelá pozorování nebo lékař cítí změny v prostatě, provede se rozšířená diagnóza, jejíž náklady v tomto případě nese také zdravotní pojištění.
Pokud je podezření potvrzeno v tomto kroku, je třeba odebrat vzorek tkáně pro další vyjasnění. Pokud je rakovina prostaty diagnostikována brzy, existuje dobrá šance na vyléčení.
Získejte podrobnější informace o internetu Screening rakoviny prostaty a vyšetření prostaty.
Co je Gleason skóre?
Gleasonovo skóre, spolu s hodnotou PSA a klasifikací TNM, se používá pro stanovení prognózy rakoviny prostaty. Za tímto účelem se mikroskopicky zkoumá biopsie (odstranění tkáně) a stanoví se fáze buněčné změny.
Ke stanovení Gleasonova skóre se přidají nejhorší a nejčastější hodnoty vyskytující se ve vzorku tkáně. Nejnižší stupeň degenerace je 1 a nejvyšší 5, takže v nejhorším případě může nastat Gleasonovo skóre 10.
Gleasonovo skóre> 8 je známkou rychle a agresivně rostoucího karcinomu. Na druhé straně nízká hodnota v Gleasonově skóre naznačuje příznivější prognózu.
Gleasonovo skóre lze také použít k vyjádření rizika vzniku recidivy (recidivy nádoru):
- nízké riziko s Gleason skóre až 6
- Střední riziko s Gleasonovým skóre 7
- vysoké riziko s Gleasonovým skóre od 8
V případě paliativní léčby rakoviny prostaty (bdělé čekání) vede Gleasonovo skóre až 6 k úmrtnosti nižší než 25%, Gleasonově skóre 7 s 50% a Gleasonově skóre nad 8 s úmrtností nad 75% lze očekávat.
Jaká je hodnota PSA?
Hodnota PSA (= antigen prostaty specifický) je rakovina nespecifická hodnota pro prostatu, která se měří v krvi. Je to protein, který je produkován prostatou a může poskytovat informace o buněčných změnách v prostatě.
Hodnota PSA se mimo jiné používá jako nádorový marker. V rámci každoročního vyšetření rakoviny prostaty se stanoví hodnota PSA v případě abnormální anamnézy nebo palpačního vyšetření. Výsledky by však měly být hodnoceny opatrně, protože zvýšená hodnota PSA (=> 4ng / ml) nemusí nutně znamenat nádor. Naopak u pacienta s rakovinou prostaty může být hodnota PSA v normálním rozmezí.
Hodnotu PSA lze také snadno manipulovat, například mechanickým napětím nebo napětím na orgán až 48 hodin před odběrem krve. Mezi ně patří například palpační vyšetření u urologa, tvrdá stolice a zácpa, jízda na kole, pohlavní styk a zejména ejakulace. Hodnota může být také zvýšena jinými vlivy, které přímo neovlivňují prostatu, např. do sauny nebo na horkou lázeň před odběrem vzorku krve.
Hodnota PSA může být pro nemoc indikativní, ale rozhodně by měla být doplněna o další diagnostiku!
Přečtěte si více k tématu: Hladina PSA u rakoviny prostaty
Zjistěte více o dalších příčinách zvýšené hladiny PSA a jak ji můžete snížit.
Diagnóza rakoviny prostaty
Nejdůležitější pro diagnostiku rakoviny prostaty jsou palpační vyšetření a stanovení PSA v krvi, které by se mělo pravidelně provádět jako preventivní vyšetření od 45 let.
Pokud výše uvedená vyšetření vyvolávají podezření, měla by být tkáň odstraněna ve formě tzv. Punčové biopsie. Z různých oblastí prostaty se odebere šest až dvanáct vzorků. Procedura probíhá přes konečník a je bezbolestná kvůli rychlosti procedury. Je možné sekundární krvácení, takže léčba na ředění krve (např. Aspirin) by měla být přerušena předem po konzultaci s ošetřujícím lékařem.
Pro přesný odhad velikosti možného nádoru jsou nezbytná následující vyšetření:
- digitální - rektální vyšetření (palpace)
- transrektální ultrazvuk
- PSA - koncentrace v krvi
Pro další plánování terapie může být nutná CT (počítačová tomografie) nebo MRI prostaty (magnetická rezonance).
MRI prostaty se v posledních letech stále více zaměřuje na to, že speciálně vyškolení radiologové nyní mohou dobře říci o poloze a šíření nádoru. Vzorky lze nyní odebrat také pod MRI prostaty.
Přečtěte si více o MRI prostaty.
K objevení sekundárních nádorů (metastáz) je nutná scintigrafie kostry, protože tam se obvykle nacházejí první vzdálené metastázy (zejména v pánevních kostech a bederní páteři).
Dozvědět se víc o Metastázy u rakoviny prostaty.
Pokud je hodnota PSA nižší než 10 ng / ml, metastázy jsou vysoce nepravděpodobné, a proto by se neměla provádět scintigrafie skeletu.
Při následném mikroskopickém vyšetření odebrané tkáně může patolog určit míru malignity (stupeň malignity) pomocí existujících tabulek (Gleasonovo skóre, klasifikace podle Dhom).
Zde je hlavní článek Biopsie prostaty.
Klasifikace TNM
Klasifikace TNM popisuje rakovinu prostaty ve smyslu samotného lokálního nádoru (primární nádor), zkráceného na (T), jakož i na přítomnost metastáz lymfatických uzlin (N) nebo vzdálených metastáz (M). Stanovená stadia onemocnění mají přímý dopad na plánování léčby a prognózu pro pacienta (míra hojení / přežití)
- T1: náhodný karcinom (není hmatatelný nebo viditelný), d. H. objevil náhodou během biopsie
- T1a - <5% tkáně odebrané v rámci seškrábání prostaty v BPH (benigní zvětšení prostaty)
- T1b -> 5% odebrané tkáně jako součást škrábání prostaty v BPH (benigní zvětšení prostaty)
- T1c - větší nádor detekovaný kmenovou biopsií (např. Se zvýšenou PSA)
- T2: nádor omezený na prostatu
- T2a - zapojeno méně než polovina laloku
- T2b - postiženo více než polovina laloku
- T2c- Jsou zapojeny obě laloky prostaty
- T3: nádor převyšuje prostatu
- T3a - kapsle prostaty je překročena
- T3b - nádor ovlivňuje semenné váčky
- T4: nádor ovlivňuje sousední orgány (krční měchýř, sval svěrače, konečník atd.)
- N + / N-: Zapojení lymfatických uzlin do pánve ano / ne
- M0 / 1: Vzdálené metastázy ne / ano
Číst, Který Stádium rakoviny prostaty dává.