Vejce zmrazení
úvod
Možnost zmrazení lidských vaječných buněk, bez ohledu na to, zda jsou oplodněny nebo neoplozeny, dává ženám, které ještě nechtějí mateřství v mladém věku, větší flexibilitu, pokud jde o plánování rodiny. Zatímco proces zmrazování se experimentálně používá po celá desetiletí, bylo to pouze díky nedávnému vývoji „metody šokového zmrazení“, tzv. flash zmrazení, počet vaječných buněk, které přežijí postup odmrazování a rozmrazování, se zvýšil do té míry, že Kryokonzervace je přinejmenším technicky možné. Jelikož však zmrazení vaječných buněk je spojeno také s riziky a náklady, ale především proto, že představuje zásadní zásah do procesu lidské reprodukce, jsou etické a sociální aspekty tohoto problému kontroverzní.
Dějiny
Původně byl proces zmrazení lidského vajíčka vyvinut jako variace umělé inseminace, aby bylo možné v pozdějším časovém období počínat pro mladé ženy, které by mohly předvídat ztrátu plodnosti v rámci léčby rakoviny ozářením nebo chemoterapií. . První úspěšné vložení dříve konzervovaného konzervovaného vajíčka proběhlo v roce 1986. Protože nově vyvinutá metoda zmrazení byla vyvinuta před několika lety, míra přežití zmrazeného vejce byla obecně vyšší než 80%. Před několika lety vyhlásila Americká společnost pro reprodukční medicínu (Americká společnost pro reprodukční medicínu), že již proces zmrazení lidské vaječné buňky nevidí jako experimentální proces.
Přečtěte si více o tomto tématu na: Vajec darování
Kdy má zmrazení vajec vůbec smysl?
Některá onemocnění, zejména rakovina, mohou následnou terapií ohrozit plodnost. To zahrnuje nejen některá léčiva, která poškozují zárodečné buňky, ale také záření v pánevní oblasti, a tak mohou mít reprodukční orgány nebo určité operace negativní dopad na plodnost.
Dále, pokud existuje genetická predispozice k předčasné ztrátě funkce vaječníků, zmrazení (Kryokonzervace) vaječných buněk mohou být také užitečné. Všechny indikace mají společné to, že zmrazení vaječných buněk je preventivní, tj. Profylaktický postup. Fungování vaječníku v době odběru a zmrazení vajec je proto nezbytným předpokladem a mělo by se vždy uskutečnit dříve, než dojde k poškození funkce vaječníků.
Před chemoterapií
Zda je zmrazení vaječných buněk před zahájením chemoterapie rozumné a vůbec nutné, do značné míry závisí na dvou hlavních faktorech: věku pacienta na začátku léčby a použitém chemoterapeutickém činidle. Zde hraje roli také dávkování a délka příjmu. Obecně lze říci, že například šance mladých pacientů bez kryokonzervace jejich vajec jsou často lepší než šance starších pacientů, kde je zmrazení vajec častěji nutné k uskutečnění touhy mít děti.
V případě chemoterapie s častými cykly podávání a ve vysokých dávkách se zmrazení vaječných buněk obvykle doporučuje kvůli silnému účinku na dělení buněk. Nakonec však rozhodnutí, zda kryokonzervace má zvolenou formu terapie lékařský smysl, závisí na individuálním případě a mělo by být projednáno s ošetřujícím týmem lékařů.
Přečtěte si více o tomto tématu na: Vedlejší účinky chemoterapie
Kolik vajec byste měli zmrazit?
Neexistuje žádné univerzální doporučení, kolik vajec by mělo být zmrazeno. Ukázalo se však, že určitý počet zmrazených vaječných buněk nepřežije kryokonzervací a zahyne. Proto bychom neměli předpokládat, že počet zmrazených vajec odpovídá počtu pokusů o potenciální těhotenství. Pravděpodobnost pozdějšího úspěšného těhotenství se zvyšuje s počtem kryokonzervovaných vaječných buněk. Proto je často zmrazeno 10 až 20 vajec. Tak velké množství vaječných buněk lze často získat pouze v několika hormonálních stimulačních cyklech s následným odsáváním zralých vaječných buněk
Můžete zmrazit již oplodněné vajíčko?
Existují dva typy kryokonzervace vajec. Vaječné buňky mohou být zmrazeny v nefertilizované i oplodněné formě. Oba postupy mají společné to, že dochází především k hormonální nadstimulaci vaječníků založené na léčivu. To způsobuje současné, současné zrání několika vaječných buněk. Tyto zralé vaječné buňky se potom z malých vaječníků propíchnou z vaječníku.
Vhodné vaječné buňky mohou být potom zmrazeny přímo nebo oplodněny spermatem partnera nebo dárce metodou In-Vitro-Hnojení (IVF) nebo Intracytoplazmatickou injekcí spermie (ICSI). V takzvaném pronukleárním stádiu, tj. Ve stavu, ve kterém se mateřská a otcovská DNA ještě nespojily, se oplodněné vajíčko zmrazí. To se provádí po přidání nemrznoucí směsi, která má zabránit poškození buněk ledovými krystaly, za použití kapalného dusíku při teplotě -196 stupňů Celsia.
Má-li těhotenství začít, musí být oplodněné vajíčko rozmrazeny během takzvaného rozmrazovacího cyklu (Cryocycle) první tání. Ne všechny buňky se po zmrazení stále vyvíjejí. Ti, kteří jsou schopni tak učinit, jsou přeneseni do dělohy, aby tam implantovali.
Přečtěte si více o tomto tématu na: Umělé oplodnění
Biologicko-technické zázemí
Aby bylo možné úspěšně uchovat lidskou vaječnou buňku po celá léta nebo desetiletí a poté ji použít k těhotenství, musí být překonány tři překážky.
Nejprve musí být ze ženy odstraněna jedna nebo více zralých zdravých vaječných buněk. Jako vodítko je požadovaný počet přibližně 10 až 20. Existují tři hlavní problémy: zdravá žena obvykle zraje pouze jednu vaječnou buňku za měsíc, přičemž kvalita této vaječné buňky se s věkem ženy rychle snižuje. K odstranění je nutná operace v celkové anestézii. Aby byla žena chráněna před mnoha zákroky, podstoupí před zákrokem hormonální ošetření, aby se zvýšil počet vajec, které naskočí za cyklus. Stejně jako při léčbě plodnosti nebo plodnosti je vaječník stimulován. Tato hormonální léčba se obvykle provádí s lékem Clomiphene ve formě tablet nebo hormonů FSH / LH stříkačkou. To drasticky snižuje počet požadovaných operací odstranění, takže 2 až 3 postupy odstraňování jsou nyní obvykle dostačující k získání více než 10 „dobrých“ vaječných buněk pro zmrazení.
Problémem však zůstává, že kvalita ženských vaječných buněk nadále klesá i po 25 letech. Ve 30letém věku je schopno oplodnit méně než 50% vaječných buněk, ve 40letém méně než 20%. Odpovídající měsíční šance na přirozeně se vyskytující těhotenství jsou cca. 20% pro 30letou ženu a cca. 5% pro 40 let. 25letá žena, která by byla v optimálním věku pro sbírku, však obvykle nevidí potřebu screeningu vajec, ani nemá k dispozici potřebné finanční zdroje. Pokud požadovaný partner stále nebyl nalezen po 35 letech věku nebo pokud je profesionální kariéra v současné době více zaměřena na akutní zájem, tikání biologických hodin způsobuje, že kryokonzervace vypadá mnohem svůdněji. Výsledkem je, že průměrná žena, která chce zmrazit vajíčko z důvodu přirozeně již snížené plodnosti, musí podstoupit několik cyklů hormonální léčby a odstranění, aby dosáhla požadovaného počtu zdravých vaječných buněk.
Druhá překážka je technické povahy. Aby bylo možné, aby biologický materiál vydržel roky bez přirozeného stárnutí nebo rozkladu mikroorganismy, které způsobují nežádoucí konec skladovatelnosti, je metodou volby zmrazení. Problém: Pokud se v procesu vytvoří ledové krystaly, propíchnou hranice buněk zmrazeného biomateriálu, protože jsou ostré. Výsledkem je, že buňky jsou nenávratně zničeny, při rozmrazování je přítomen pouze bláto. Aby se zabránilo tvorbě krystalů, nemrznoucí prostředky - tzv Kryoprotektanty - přidávání a zmrazování probíhá buď velmi pomalu (jak bylo v minulosti obvyklé) nebo velmi rychle (nová metoda). V rámci tzv Vitrifikace buněčný materiál je ochlazen na přibližně -200 ° C během necelé sekundy, s výhodou pomocí kapalného dusíku. Nevýhodou je, že použití nemrznoucích látek, z nichž některá jsou toxická, nelze zabránit.
Třetí překážka po úspěšném odstranění, výběru, zmrazení, rozmrazení a umělé inseminaci je úkolem dostat tuto vajíčko do dělohy (děloha) ženy. Protože se často nejedná o úspěšnou implantaci, zejména u starších žen, zejména z důvodu sníženého průtoku krve, je v Německu v Německu povoleno zavádět až tři oplodněné vajíčko současně. To však stále více vede k vícečetným těhotenstvím. Pro zvýšení šance na implantaci může být nutná další předchozí hormonální terapie. Výsledkem je, že výraznější sliznice dělohy může poskytnout výhodnější výchozí polohu.
Zdravotní rizika
U dítěte, které se vynořilo ze zmrazeného vejce včetně umělého oplodnění, neexistují žádná známá rizika pro dědičná onemocnění nebo jiná onemocnění, která překračují průměr; Takto byly počaty tisíce dětí. Avšak vzhledem k nastávajícímu věku matky, který je obvykle pokročilý, existuje z definice vysoce rizikové těhotenství, v některých případech výrazně vyšší pravděpodobnost četných těhotenských komplikací. Riziko potratu se výrazně zvyšuje.
Kromě zvýšených rizik pozdního těhotenství je žena sama přímo vystavena nadprůměrnému riziku pro své zdraví prostřednictvím procedurálních intervencí a hormonální léčby. Nejčastějšími nežádoucími účinky, které se mohou objevit během hormonální terapie, která stimuluje vaječníky, jsou nauzea a zvracení. Tzv. Ovariální hyperstimulační syndrom (OHSS) je méně časté. V případě této závažnější komplikace lze očekávat mírnou, obvyklejší formu, nevolnost a zvracení, ale někdy i bolest břicha. Asi u 1% pacientů se vyvine horší forma ovariálního hyperstimulačního syndromu, který je spojován s cystami na vaječnících, ascites (Azsites), Dušnost (Dušnost), jakož i poruchy koagulace. Zejména mladší ženy a ženy s vaječníky bohatými na puchýře (polycystické vaječníky) mají zvýšené riziko vzniku ovariálního hyperstimulačního syndromu při hormonální terapii.
Přečtěte si více o tomto tématu na: Syndromu polycystických vaječníků
Při rozhodování o screeningu vajíček by se nakonec měla vzít v úvahu také rizika, která vyplývají ze samotného chirurgického odběru vajíček. Tento postup, který se obvykle provádí v celkové anestezii, není pro chirurga komplikovanou záležitostí, ale i když rizika krvácení, infekce atd. Jsou kromě rizik anestézie komplikovaná, nelze je zcela vyloučit. Rozhodnutí o takovém postupu by proto mělo vždy předcházet svědomité zvážení příležitostí, nákladů a rizik.
Přečtěte si více o tomto tématu na: Rizika celkové anestezie
náklady
Náklady na hormonální ošetření, odstranění zákroků, skladování vajíček a vložení vaječných buněk, které vzniknou při screeningu vaječných buněk, obvykle nejsou hrazeny zdravotní pojišťovnou. Pokud by v důsledku těchto lékařsky nepotřebných léčebných postupů vznikly náklady na sledování, musí být také hrazeny soukromě.
Náklady nejsou v žádném případě zanedbatelné, pouze udržování vaječných buněk v tzv. Kryobanku stojí stovky eur ročně. Celkově lze v závislosti na poskytovateli očekávat počet nezbytných zásahů při odstraňování atd., Náklady ve vysokém čtyřmístném nebo dokonce pětimístném rozsahu.
Sociální důsledky
V biologicky optimálním věku pro těhotenství - kolem 20 až 25 let - je průměrná žena v západním průmyslovém národě obvykle více ve výcviku nebo na začátku kariéry než v manželském nebo nelegitimním partnerství. K úmyslnému mateřství dochází proto pouze v jednotlivých případech. Očekává se, že emancipovaná žena bude následovat muže z hlediska vzdělání a profesního postupu. Také kvůli neexistenci velkých rodinných sdružení a dostatečné sociální a státní podpory v péči o děti v Německu de facto nedochází k bezproblémovému soužití rodiny a práce obou rodičů. Mnoho párů se rozhoduje „na poslední chvíli“ pouze pro rodinu, která je často velmi chudá.
Možnost zmrazení vaječných buněk nepochybně dává individuální ženě větší prostor k manévrování při plánování rodiny, takže založení nebo rozšíření rodiny lze poté odložit za fázi přirozené plodnosti. Problém je v tom, že existence této možnosti (zejména pokud zaměstnavatel nese náklady, například) také umožňuje společnosti očekávat, že ženy tuto možnost skutečně využijí, například aby se mohly věnovat práci v jejich „nejlepším“ letech. , a nezaložení rodiny. Je velmi sporné, zda je rovnováha mezi pracovním a soukromým životem pravděpodobnější ve věku 40 až 50 let. Z lékařského hlediska však není striktně vhodné odložit zahájení rodiny mimo práci, tj. Do důchodového věku. Obecně platí, že mladší rodiče jsou také lépe vybaveni než „šikovní“ senioři, aby se dokázali vyrovnat s překážkami výchovy dětí.
Do jaké míry existuje existence lidské vaječné buňky za účelem vysídlení, umělé reprodukce Aby bylo možné zmrazit, je žádoucí z etického hlediska a do jaké míry je uplatňování této možnosti společensky smysluplné, teprve uvidíme.
V souhrnu lze říci, že proces konzervování kryokonzervací opustil experimentální fázi z lékařského a technického hlediska a je běžně možný, ale ne bez rizika. Biologicky je však přirozené těhotenství ve věku 20 až 25 let (s výjimkou výjimečných případů, jako je rakovina) vždy lepší než pozdní mateřství pomocí reprodukční medicíny, a je proto výhodnější.
Ilustrace vajíčko
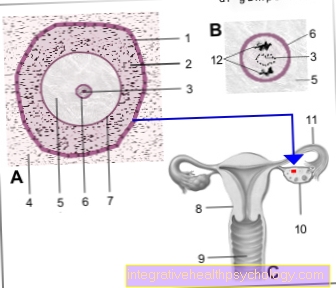
- Umyvadlo -
Membrana basalis folliculi - Granulární vrstva
(vrstva bohatá na semena
folikulárních buněk) -
Epithelium stratificatum
cuboideum - Granule -
Nucleolus - Základní tkáň vaječníků -
Stroma ovarii - Vaječná buňka - Ovocytus
- Buněčné jádro - Jádro
- Skleněná kůže - Zona pellucida
- Děloha - děloha
- Pochva - vagina
- Vaječník - Vaječník
- Vejcovody - Tuba uterina
- Polární těla
Přehled všech obrázků Dr-Gumpert naleznete na: lékařské ilustrace












.jpg)