Diabetická retinopatie
Diabetická retinopatie je změna sítnice, ke které dochází v průběhu let u diabetiků. Cévy sítnice kalcifikují, mohou se tvořit nové cévy, které rostou do struktur oka a vážně tak ohrožují vidění. Krvácení se vyskytuje také u diabetické retinopatie.
V závislosti na stadiu se vytvářejí usazeniny, nové krevní cévy nebo dokonce oddělení sítnice a krvácení. Diabetes je považována za příčinu. Toto onemocnění je často zodpovědné za slepotu.

Jak častá je diabetická retinopatie?
Diabetická retinopatie je často zodpovědná za slepotu.
Ve skutečnosti je to nejčastější příčina u lidí ve věku od 20 do 65 let.
Vývoj je takový, že diabetická retinopatie se objevuje stále častěji. To je jednoduše způsobeno skutečností, že základní onemocnění cukrovkou se také stává běžnějším.
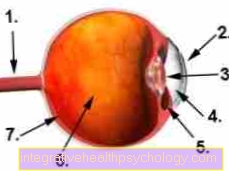
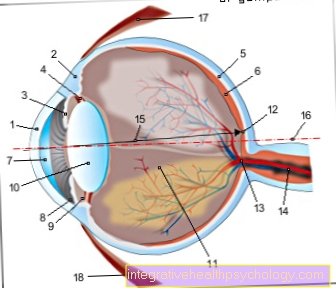
Obrázek oční bulvy
- Zrakový nerv (Zrakový nerv)
- Rohovka
- objektiv
- přední komora
- Ciliární sval
- Sklovitý
- Sítnice (sítnice)
Jaké typy diabetické retinopatie existují?
Formy diabetické retinopatie:
- neproliferativní retinopatie
(proliferace: Reprodukce / nová formace, sítnice: sítnice)
Neproliferativní retinopatie je charakterizována skutečností, že je omezena hlavně na sítnici. Tam jde o nejmenší aneuryzma, stáda bavlněné vlny, krvácení a otok sítnice uvnitř sítnice, které může lékař obvykle objevit při vyšetření štěrbinovou lampou. V neproliferativní formě lze rozlišovat mezi mírným, středním a těžkým stádiem. Klasifikace závisí na výskytu různých příznaků a lézí. Fáze lze definovat pomocí tzv. Pravidla „4-2-1“. Níže si přečtěte, co se tím myslí. - proliferativní retinopatie
(proliferace: Reprodukce / nová formace, sítnice: sítnice)
Neproliferativní forma onemocnění postupuje a rozvíjí se proliferativní retinopatie. Zde se tvoří nové cévy v oblasti výstupního bodu optického nervu z oka a podél velkých vaskulárních oblouků. Pokud tyto cévy dorostou do sklivce, povedou k růstu pojivové tkáně. To vytáhne sítnici ze základny.Odpojení sítnice nastává kvůli napětí, které může vést k oslepnutí. Sítnice se odtáhne od svého výživného spodního povrchu, cévnatky. Může dojít také ke krvácení, vstupu do sklivce a akutnímu zhoršení zraku. Vize je obecně ohrožena v tomto stádiu ve srovnání s neproliferačním stádiem. - diabetická makulopatie
(Macula: Bod nejostřejšího vidění = žlutá skvrna)
Kromě toho mohou být ovlivněny nejen periferie sítnice, ale i makula v dalším průběhu. U této formy diabetické retinopatie dochází k zesílení sítnice v místě nejostřejšího vidění (makula), usazenin tuků a především zadržování vody v oblasti makuly.
Přečtěte si více o tématu níže: Makulární edém
Co je pravidlo 4-2-1?
Pravidlo „4-2-1“ hraje důležitou roli při určování stadia neproliferativní retinopatie. Tato forma retinopatie je rozdělena na mírnou, střední a závažnou. Těžká forma je definována výskytem alespoň jedné z následujících tří lézí:
1. Ve všech 4 kvadrantech nejméně 20 mikroaneurysmů na kvadrant.
2. Perlové žíly v alespoň 2 kvadrantech.
3. Intraretinální mikrovaskulární abnormality (IRMA) v alespoň 1 kvadrantu.
Pravidlo „4-2-1“ tedy popisuje počet kvadrantů, které musí být postiženy lézí, aby se proliferativní retinopatie mohla klasifikovat do závažné formy.
Jak rozpoznat diabetickou retinopatii
Jaké jsou příznaky diabetické retinopatie?
Čím dále diabetická retinopatie progredovala, tím více se zhoršuje vidění.
Vize také závisí na typu onemocnění (proliverativní / neproliferativní). Pokud se v makule hromadí tekutina (Makulární edém) dříve, zhoršuje se vidění. V každém případě procesy probíhající v makule (žlutá skvrna) hrát si
Lipidové depozity (tukové depozity) také narušují vidění. Pacienti zažívají rozmazané nebo zkreslené vidění nebo slepá místa.
Jak je diagnostikována diabetická retinopatie?
Oční zrcadlem rozpoznává změny na sítnici zrcadlem očního pozadí. Za účelem lepšího pohledu na oko se podávají kapky, které rozšiřují zornici. To je dobrý způsob pohledu do očí.
Další metodou pro stanovení diagnózy je tzv. FAG (Fluorescenční angiografie). Pacient dostane barvivo žílou (žádný kontrastní prostředek), která je rychle distribuována v krevních cévách těla, včetně v oku.
Fotografie plavidel jsou pořizovány v různých stádiích, aby bylo vidět, zda je plavidlo rozšířeno nebo uniká a barvivo vytéká. Žák musí být pro tuto zkoušku také rozšířen.
Léčba diabetické retinopatie
Jak je léčena diabetická retinopatie?
Základem terapie je úspěšná léčba základní choroby diabetes mellitus. Krevní tlak musí být také dobře upraven.
A léky diabetická retinopatie neexistuje. Existují však léky, které zabraňují růstu krevních cév.
Za použití Lasery plavidla mohou být uzavřena, aby se zabránilo nadměrnému růstu. Toto ošetření může být aplikováno na rozsáhlou oblast sítnice. Vize není zpravidla příliš ovlivněna, protože dostatek oblastí zůstává nedotčen. Omezení zorného pole však mohou nastat jako vedlejší účinky. Ovlivněno je také barevné vidění a přizpůsobení temnotě.
Další terapií je Sklovité odstranění Používá se hlavně pro odloučení sítnice. Cévy, které vyrostly do sklivce, přitahují pojivovou tkáň a to vytváří tah na sítnici. Může dojít k oddělení.
Za účelem opětovného připojení sítnice musí být sklovina nejen odstraněna, ale místo toho musí být do oka naplněn plyn nebo olej. Pouze taková výplň zajišťuje, že sítnice je přitlačena a může opět růst společně.
Laserová terapie
Laserové ošetření je zvláště vhodné pro proliferativní a závažnou formu neproliferativní retinopatie. Laserová aplikace ničí nedostatečně zásobené oblasti sítnice koagulací, což také snižuje růstové stimuly pro tvorbu nových cév.
V případě velkých lézí se ošetření provádí na celé sítnici, a proto se provádí v několika sezeních. Rizika laserového ošetření jsou zhoršené noční vidění a snížené zorné pole.
Prevence diabetické retinopatie
Jak můžete zabránit diabetické retinopatii?
Aby bylo možné odhalit diabetickou retinopatii v rané fázi, mělo by být v případě známého diabetu prioritou pravidelné vyšetření oftalmologem. Jako pacient rychle navštivte oftalmologa v případě změn nebo rozvoje problémů se zrakem. Změny v sítnici již většinou pokročily. Pacienti s cukrovkou (diabetes mellitus) by proto měli před výskytem zraku navštívit lékaře. Stačí se zavázat k jedné návštěvě oftalmologa ročně a pokud je to možné, nevynechat žádné.
Profylaxe závisí na typu přítomného diabetu. Diabetici 1. typu se musí každoročně kontrolovat od 5 let po nástupu nemoci, a to i každé čtvrtletí po 10 letech diabetu. Také diabetici 2. typu (většinou starší lidé) musí být pravidelně vyšetřováni - ale v kratších intervalech.
Druhem profylaxe je injekce protilátek proti růstovým faktorům, které mají zastavit růst cév a aplikují se přímo do oka.
- Riziko retinopatie lze významně snížit optimálním nastavením hladiny cukru v krvi a krevního tlaku. Doporučuje se trvalé snížení HbA1c pod 7% a krevní tlak na 140/80 mmHg.
- Kromě toho by měla být snížena obezita, zvýšené hladiny lipidů v krvi a kouření.
Co způsobuje diabetickou retinopatii?
Jak název napovídá, příčina diabetické retinopatie spočívá v přítomnosti diabetu základní nemoci. To poškozuje již malé cévy v oku.
To vede k časné skleróze (nějaký druh kalcifikace) cév, což může vést k vaskulárním okluzím. Je-li plavidlo uzavřeno, sítnici již nelze zásobovat krví, a proto ji již nelze vyživovat. Oko se snaží tuto skutečnost kompenzovat stimulací zvýšeného vaskulárního růstu.
Osoby postižené diabetickou retinopatií mají rozmazané a rozmazané vidění. V závislosti na tom, které oblasti sítnice jsou postiženy, se příznaky liší podle závažnosti. Je makula (žlutá skvrna = bod nejostřejšího vidění), existuje riziko oslepnutí. Diagnózu provádí oftalmolog pomocí neinvazivního fundusu. Aby bylo možné přesněji říci o stadiu nemoci, je obvykle nutné vyšetření sítnice barvivem. Terapie je obtížná. Nově dospělé cévy lze laserem vyhladit, ale pouze pokud nejsou v makule (žlutá skvrna) odpočiňte si. Pokud je sítnice odpojena (viz také naše téma odpojení sítnice), musí být znovu připojena pomocí operace (laser je zde zbytečný !!!).
Neexistuje žádná léková terapie pro diabetickou retinopatii.
Jaké jsou typické rizikové faktory?
Typické rizikové faktory pro diabetickou retinopatii jsou, jak název napovídá, faktory, které jsou zvláště běžné u diabetiků.
- To zahrnuje zejména špatně regulovanou hladinu cukru v krvi, která byla zvýšena po dlouhou dobu. Cukr je uložen ve velkých molekulách ve stěnách cév. Zejména dochází k poškození malých cév, tzv. Mikroangiopatii, která postihuje hlavně sítnici.
- Další rizika pro rozvoj diabetické retinopatie jsou zvýšený krevní tlak (hypertenze), kouření, zvýšené hladiny lipidů v krvi a hormonální změny během těhotenství.
Průběh diabetické retinopatie
Jaký je průběh a prognóza diabetické retinopatie?
Diabetická retinopatie zůstává bez příznaků po dlouhou dobu, a proto je pacientem rozpoznána velmi pozdě. Ve většině případů je nemoc objevena náhodně pomocí oftalmologických vyšetření jako součást diabetických vyšetření.
- Mohou se objevit počáteční příznaky obou forem retinopatie Zhoršení vidění, rozmazané vidění nebo sklovité krvácení být.
- Retinopatie je chronické a nevyléčitelné onemocnění, které, pokud je léčeno špatně nebo příliš pozdě, nevyhnutelně vede k oslepnutí, což s sebou nese obrovská omezení v každodenním životě. Mrtvé nervové buňky v sítnici jsou zničeny a nelze je regenerovat.
- Kromě toho se mohou vyskytnout četné komplikace se zvyšující se retinopatií, jako je zvýšený nitrooční tlak a oddělení sítnice.
Přečtěte si také: Zelená hvězda
Účinná a časná léčba může snížit progresi onemocnění a možné komplikace. Nejdůležitější léčebnou metodou je však včasná prevence a redukce možných rizikových faktorů.