Důsledky diabetu
úvod
Diabetes mellitus je onemocnění, které se s věkem stává častější. Když je nemoc vlastní hormon těla inzulín již není dostatečně schopen snížit hladinu cukru v krvi, protože inzulín již nemůže být produkován nebo se stává Vývoj rezistence tělo narazilo na inzulín. Příliš vysoká hladina cukru v krvi v krvi zajišťuje dlouhodobě vážné poškození, proto by měla být hladina cukru v krvi pečlivě a pečlivě zkontrolována pomocí Změna životního stylu (v případě diabetu 2. typu) a, pokud to již nestačí, navíc Léky by měla být snížena.

Fyzikální důsledky
Zvýšená hladina cukru to podporuje Kalcifikace krevních cév. Z technického hlediska se mluví o kalcifikaci arteriálních krevních cév arterioskleróza. Jak se kalcifikace zvyšuje, průměr nádoby se zmenšuje a špatný krevní oběh. V zásadě jsou postiženy všechny krevní cévy v těle, ale může to být zvláště kritické v případě koronárních tepen a krční tepny, protože to může vést k jedné Infarkt nebo mrtvice Přijít. U diabetika hrozí srdeční infarkt nebo mozková mrtvice dvakrát až čtyřikrát vyšší než nediabetik.
Infarkt se obvykle projevuje jako relativně typický Příznaky srdečního infarktu jako ostrá bolest na hrudi vyzařující do levé paže a doprovodná dušnost. Protože však zvýšená hladina cukru v krvi u diabetiků také dlouhodobě napadá nervy, bolest srdečního infarktu někdy není plně vnímána, ale často pouze jako Hořet cítil. Pocit pálení nemůže být postiženými správně klasifikován.

Kalcifikace cév může také vést k periferní arteriální okluzivní chorobě (PAOD), při kterém dochází ke zvýšení bolesti nohou při běhu, protože jim není dodáváno dostatečné množství krve.
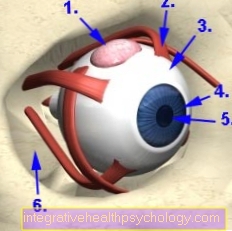
Plavidla sítnice jsou dlouhodobě zvláště poškozena poškozením. Na sítnici se může objevit vaskulární ochabnutí, ukládání tuku, krvácení a okluze cév. Výsledkem je, že se často tvoří nové cévy, které se však mohou snadno znovu roztrhnout a vést k oddělení sítnice. Kromě odloučení sítnice se zvyšuje také riziko rozvoje glaukomu nebo katarakty. V dlouhodobém horizontu může diabetické poškození cév sítnice vést k oslepnutí. Tento proces se nazývá diabetická retinopatie. Aby se zabránilo slepotě, měli by diabetici jednou ročně navštívit oftalmologa k vyšetření očního pozadí, aby zkontrolovali, zda již byly poškozeny sítnice. Těmto důsledkům lze do značné míry předcházet s dobře nastavenou hladinou cukru v krvi.
Podobně jako u diabetické retinopatie se může objevit diabetická nefropatie. Při diabetické nefropatii jsou poškozeny krevní cévy ledvin, takže z dlouhodobého hlediska již tělo řádně neodčerpávají a „čistý"Umět. Poškození ledvin v důsledku diabetu je nejčastější příčinou slabosti nebo dokonce selhání ledvin.
Časným příznakem nástupu slabosti ledvin je detekce malých bílkovin v moči (Mikroalbuminurie). Za normálních okolností by proteiny neměly být schopny překročit ledvinové bariéry a dostat se do moči. Bílkoviny v moči jsou tedy známkou toho, že funkce ledvinového filtru již nefunguje správně.
Kromě toho jsou ledviny nepřetržitě přetíženy kvůli zvýšené koncentraci glukózy v krvi a nemohou již absorbovat glukózu z moči. Cukr končí v moči, což není případ zdravých lidí. Výsledkem je, že u diabetiků je větší pravděpodobnost výskytu infekcí močových cest, protože cukr je potravou pro bakterie.
Přečtěte si více o tom pod Příznaky a průběh diabetické nefropatie
Jak již bylo zmíněno, vysoká hladina cukru v krvi dlouhodobě poškozuje nervy. Výsledkem je to, co se nazývá diabetická neuropatie. Neuropatie postihuje většinou chodidla. Na začátku poškození nervů, které se vyskytuje, pociťují postižení pocit pálení, pocit mravenčení a dokonce znecitlivění chodidel. Citlivé nervy, které jsou zodpovědné za pocit doteku, přenos teploty a bolest, jsou zvláště náchylné k poškození.
Pokud jde o bolest, nervové poškození se projevuje zvýšeným pocitem bolesti, takže postižené osoby často trpí silnou bolestí v oblasti chodidel. V pozdějším stádiu mohou být také ovlivněny nervy, které zásobují vnitřní orgány, což může například vést k problémům s močením a pohybem střev. Zvýšené pocení nebo erektilní dysfunkce může být také důsledkem poškození nervů v důsledku vysoké hladiny cukru v krvi.
Přečtěte si také naši stránku Diabetická neuropatie
Takzvaná diabetická noha může být výsledkem kombinace sníženého průtoku krve v důsledku vaskulární kalcifikace a poškození nervů nohou. V tomto případě se na začátku vyskytnou malá zranění, která na jedné straně nejsou dotčenou osobou náležitě vnímána z důvodu poškození nervů a na druhé straně se nemohou řádně uzdravit kvůli nedostatečnému zásobování krví. Rány se mohou také nakazit. Aby bylo možné s infekcí bojovat, musí být noha zásobena dostatečným množstvím krve, která obsahuje složky imunitního systému a může bojovat s patogenem.
Přečtěte si více k tématu: Diabetická noha
Vředy se časem vyvíjejí. Pokud se tyto vředy vyvíjejí ve velkém měřítku a dále se nezhojí, může být někdy nutné amputovat chodidlo, aby se infekce nerozšířila do života. Aby se tomu zabránilo, měly by být chodidla, zejména mezery mezi prsty, pravidelně kontrolovány na malé rány. Ošetřující lékař se bude také občas chtít podívat na vaše nohy.
Přečtěte si více o tom pod Diabetická mikroangiopatie a superinfekce
Odlišná závažnost důsledků u typu 1 a typu 2
Existují dva různé typy cukrovky. Diabetes mellitus 1. typu se obvykle vyskytuje u Dospívání na. Při diabetu typu 1, pravděpodobně zprostředkovaném autoimunitním onemocněním, jsou buňky pankreatu, které produkují inzulín, zničeny, takže se z nich dlouhodobě stává jedna absolutní nedostatek inzulínu přijde. Utrpení s diagnózou diabetes mellitus 1. typu jsou na celém světě doživotní vnější dodávka inzulínu závislý.
Diabetes mellitus 2. typu se vyvíjí pouze s starší věk. Často je výsledkem spíše nezdravého životního stylu. Tendence je však taková, že tzv. Věkový cukr (Diabetes mellitus 2. typu) stále více mezi mladšími - obvykle s nadváhou - dochází k dospělosti.
Čím dříve se objeví diabetes, tím vyšší je riziko následného poškození. Ačkoli se diabetes typu 1 vyskytuje v dospívání, stává se s větší pravděpodobností způsobí následné poškození diabetes mellitus 2. typu. Na jedné straně je to způsobeno skutečností, že diabetici 1. typu vyrůstají s onemocněním, a proto se naučili změnit svůj způsob života již v raném věku, zatímco diabetici 2. typu obvykle mění svůj způsob života pouze kolem 50 let, což je pro mnohé velmi obtížné.
Na druhé straně se používá přímo jako první terapie u diabetiků 1. typu Inzulín ke snížení cukru používá, protože tito pacienti mají absolutní nedostatek hormonu. Diabetici 2. typu mají stále svůj vlastní inzulín, který je však a oslabený účinek vlastní v těle. Podle Sportovní účinek inzulínu může být zlepšen a přiměřená výživa hladina cukru v krvi může být často dostatečně snížena.
Držte pacienta Ne do doporučená pravidla chování hladina cukru v krvi může spike co Může způsobit poškození. Než se s nimi uchýlí k inzulínové terapii, tzv orální antidiabetika použité, tj. tablety, které se užívají ke zlepšení účinnosti inzulínu. V některých případech to také nevede k dostatečnému snížení hladiny cukru v krvi. Jako poslední opatření je pak předepsán inzulín. Pokud pacient dodrží předepsaný rozvrh injekce, může být nakonec hladina cukru v krvi nakonec dostatečně snížena. Ale pacient musí dostatečně vyškoleni stát se. V souladu s tím existují další slabiny u diabetiků typu 2, kde se po dlouhou dobu vyskytují neuspokojivé vysoké hladiny cukru, které poškozují cévy a nervy. To je obvykle méně případ diabetiků 1. typu, protože jsou školeni brzy a diabetes je součástí jejich života téměř od začátku, zatímco diabetici 2. typu žijí bez tohoto onemocnění více než polovinu života.
Během těhotenství

Během těhotenství existují dva typy cukrovky. Jednak je to cukrovka před těhotenstvím doba trvání. Může to být diabetes 1. nebo 2. typu. Zvýšená hladina cukru se však vyskytuje pouze po 20. týdnu těhotenství dále se tomu říká tzv Gestační diabetes. Jedná se o typ diabetu, který se vyvinul pouze v průběhu těhotenství a obvykle po těhotenství opět zmizí. Riziko vzniku diabetu u matky i dítěte se však v pozdějším věku zvyšuje.
V obou formách musí být diabetes během těhotenství přísně upraveno aby hladina cukru v krvi nezvyšovala, protože vysoká hladina může mít škodlivý vliv na těhotenství a dítě.
Matky s diabetem jsou u jednoho ohroženy Potrat nebo jeden Předčasné narození. Navíc to může být také Malformace například na plíce, srdce a Nervový systém Přijít.Z důvodu možných rizik by se tyto matky měly narodit ve specializované nemocnici s názvem a Perinatální centrum s úrovní 1 nebo 2.
Tato rizika však existují, pouze pokud hladina cukru v krvi špatně upraveno je. Vzhledem k rizikům by se o postižené měl kromě gynekologa starat také diabetolog. Pokud plánujete těhotenství, hladina cukru v krvi by měla být odpovídajícím způsobem upravena předem. Cílem by mělo být, že Dlouhodobá hodnota cukru pod 6,5%udržet alespoň 7%.
Pokud matka během těhotenství trvale zvyšuje hladinu cukru v krvi, má to obvykle účinek Růst dítěte ven. Typické pro tyto děti je zvýšená porodní hmotnost z nad 4500 g (Makrosomie). Zvýšený růst je způsoben zvýšenou dodávkou glukózy (Glukóza = cukr) v krvi dítěte, což jim dává více živin k růstu. Zvýšený růst může způsobit vznik Malformace laskavost. Navíc to může také způsobit Komplikace při porodu Přijít. Vysoká porodní váha je často indikací pro jednu Císařský řez.
Matky s diabetem během těhotenství s větší pravděpodobností trpí Infekce močového ústrojí a Vaginální infekce. Infekce mohou také ohrozit dítě a riziko předčasného porodu je vyšší.
Protože je dítě zvyklé na vysokou hladinu cukru v děloze, produkuje se slinivka břišní zvýšený inzulín. Po narození se stále zvyšuje produkce inzulínu, ale dítě již není zásobováno matkou krví, takže hladina cukru v krvi je normální, takže existuje riziko dítěte s diabetem po narození dítěte s diabetem Hypoglykémie.
Neexistují pouze rizika s ohledem na nenarozené dítě a nadcházející narození, ale také pro samotnou matku. Následky diabetu, které již byly popsány, se mohou objevit v průběhu těhotenství. zesilovat. Existující poškození sítnice nebo ledvin se může zhoršit.
Diabetes insipidus
A Diabetes insipidus má málo společného s diabetem mellitus. Sám zvýšené močení a Pocit žízně je pro ně společné. Proto jsou důsledky diabetu insipidus zcela odlišné. U diabetes insipidus existuje Nedostatek ADH vpředu. ADH je hormon hypofýzy, který za normálních okolností zajišťuje voda zadržená v ledvinách a proto se močí vylučuje méně vody.
S diabetem insipidus je nedostatek hormonu, takže je jeden nadměrné močení se silným nutkáním k močení. Vylučovaná moč je velmi slabě koncentrovaná. Protože tělo ztrácí tolik tekutin, vytváří také velkou žízeň.
Příčina pro nemoc může v mozku nebo ledvinách lhát. Buď hormon není produkován dostatečně v mozku (Diabetes insipidus centralis) nebo je vyroben, ale nemůže správně fungovat na ledvinách (Diabetes insipidus Renais).
Je diabetes insipidus diagnostikováno a adekvátně ošetřeno obecně neexistují žádné dlouhodobé účinky nemoci. Postižené osoby nemají omezenou kvalitu života při léčbě a mohou vést zcela normální život. V závislosti na tom, co je příčinou onemocnění, lze s úspěšnou terapií základního onemocnění dokonce diagnostikovat diabetes insipidus. vyléčitcož u diabetu mellitus není možné. To je například možné, pokud zvýšený vápník nebo snížený draslík nebo a Mozkový nádor spouštěče jsou.
Pokud však není nemoc dostatečně léčena, můžete Komplikace vyskytují se v důsledku vysokých Ztráta tekutin vzniknout.
Pokud je z vnějšku dodáváno příliš mnoho ADH, může to být v rozporu s jedním Přetékání přijít a způsobit to Zakalení vědomí a Křeče může přijít.
















.jpg)